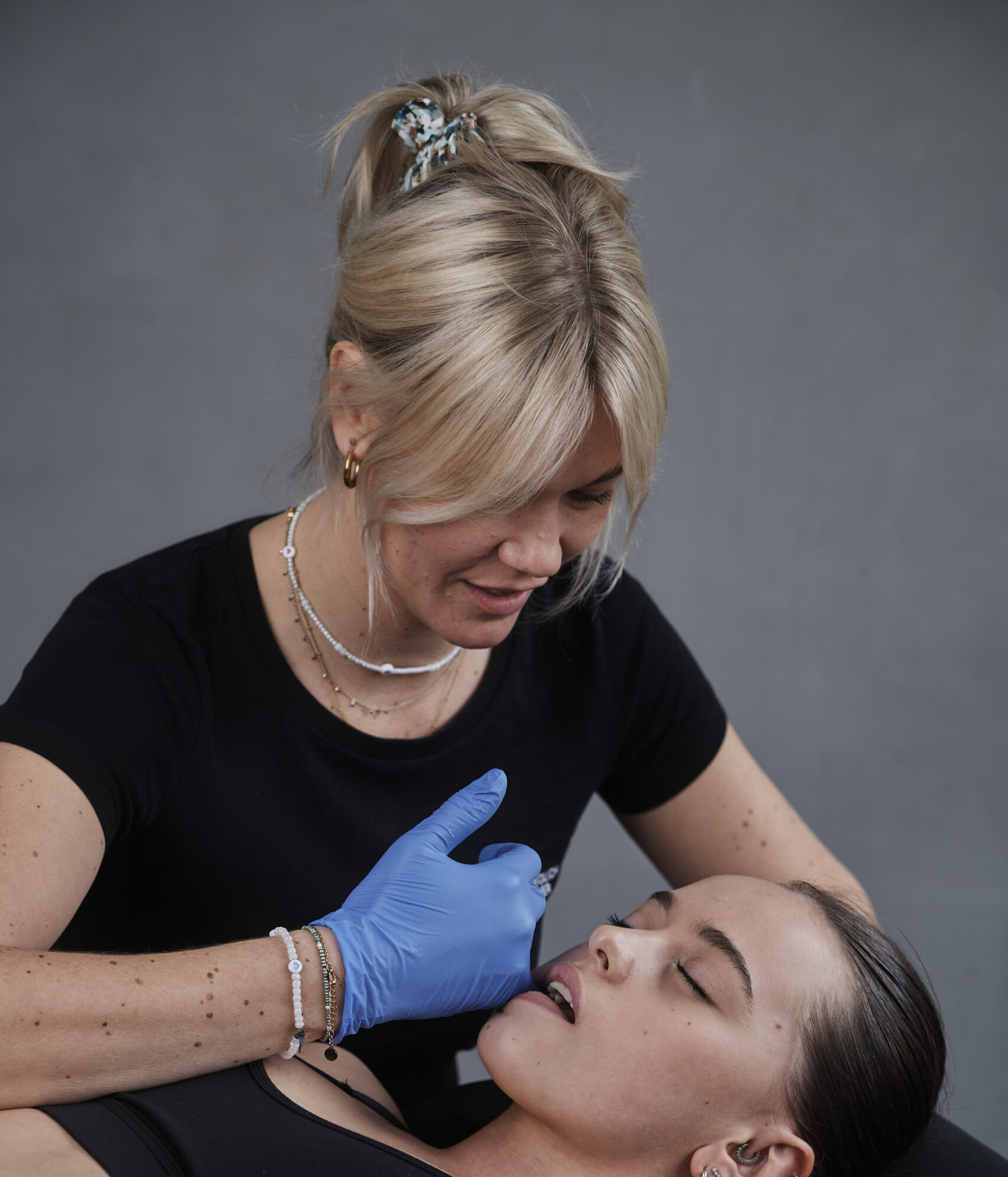
CMD
Craniomandibuläre Dysfunktion
Du wachst morgens mit Kopf- oder Ohrenschmerzen auf? Dein Nacken oder Rücken fühlt sich verspannt an? Im Laufe des Tages plagen Dich Schwindel oder Gleichgewichtsstörungen? Auch wenn es sich auf den ersten Blick komisch anhört, Du könntest unter einer Kiefergelenksdysfunktion leiden.
Aufgrund der vielseitigen Symptome wird CMD oftmals erst viel zu spät erkannt und behandelt. Deshalb erfährst Du hier, welche Symptome auf CMD hinweisen und welche Therapieansätze es gibt.
CMD ist die Abkürzung für craniomandibuläre Dysfunktion. Bei diesem Krankheitsbild stimmt – salopp gesagt – „etwas mit den Kiefergelenken nicht“. Der Begriff bezieht sich auf eine Gruppe von Erkrankungen, die das Kiefergelenk, die Kaumuskulatur und die damit verbundenen Strukturen betreffen. Die Krankheit ist sehr vielschichtig, was Du auch noch an der Bandbreite der möglichen Symptome sehen wirst und erfordert deshalb hohes interdisziplinäres Wissen vom behandelnden Arzt und Therapeuten.
Kiefergelenksbeschwerden treten relativ häufig auf und betreffen bis zu 25% der deutschen Bevölkerung, obwohl nur etwa 5% wegen ihrer Symptome medizinische Hilfe suchen. Sie können in jedem Alter auftreten, sind aber bei Frauen und im Alter zwischen 20 und 50 Jahren häufiger.
Wie entsteht CMD?
Es gibt eine Reihe möglicher Faktoren, wie es zu CMD kommen kann:
- Zahnverlust
- Unprofessioneller Zahnersatz
- Zahnfehlstellungen
- Kieferfehlstellungen
- Überaktivität der Muskeln (Zähneknirschen oder -pressen)
- hormonelle Störungen
- Stress
- psychische Probleme
- Grunderkrankungen wie Rheuma, Arthrose und Arthritis. Diese Faktoren bewirken, einzeln oder in Kombination, dass die Kiefermuskeln permanent unter Spannung stehen und sich letztendlich verspannen.
Symptome einer CMD?
Die 3 Leitsymptome von CMD sind:
- eingeschränkte Kieferfunktion
- Gesichtsschmerzen
- Gelenkgeräusche
Vor allem Schmerzen, die unmittelbar vor dem Tragus des Ohres lokalisiert sind und auf das Ohr, die Schläfe, die Wange und entlang des Unterkiefers ausstrahlen, sind für eine Kiefergelenkserkrankung in hohem Maße diagnostisch.
Zusätzlich zu den oben genannten kardinalen Symptomen treten sogenannte Begleitsymptome auf. Diese sind sehr vielfältig:
- Ohrsymptome (Otalgie, Tinnitus)
- Schwindel
- Zahnschmerzen
- Kopfschmerzen
- Nackenschmerzen
- Rückenschmerzen
- Unfähigkeit, den Mund zu öffnen oder zu schließen
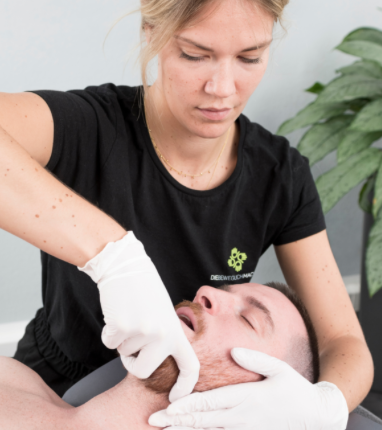
Diagnosestellung
Wie bereits oben erwähnt, sind Kiefergelenksdysfunktionen ein äußerst komplexes Krankheitsbild, welches hohes interdisziplinäres Wissen vonseiten des Arztes sowie die enge Zusammenarbeit von verschiedenen Ärzten und Therapeuten erfordert. Oftmals vermuten Patienten nicht, dass ihre Beschwerden vom Kiefer ausgehen, da die Symptome an anderen Stellen auftreten. Ein erfahrener Arzt wird das Krankheitsbild jedoch erkennen und passende Therapiemöglichkeiten in die Wege leiten. Deshalb bei dem Verdacht auf CMD frühzeitig einen Spezialisten aufsuchen!
Welche Behandlungsmöglichkeiten gibt es?
Es gibt verschiedene Therapiekonzepte für CMD. Diese werden individuell auf den Patienten abgestimmt. Schon eine Aufbissschiene kann zur Entspannung der Kaumuskulatur beitragen und die Beschwerden lindern. Darüber hinaus können Entspannungsübungen, Dehnübungen oder eine Physiotherapie helfen. Auch schmerzlindernde Medikamente können verschrieben werden, um zunächst einmal die Schmerzen zu lindern.
Wie kann die Physiotherapie bei CMD helfen?
Es gibt einige grundlegende Behandlungsmethoden, die Physiotherapeuten fast immer im Zuge der Behandlung von Kiefergelenkserkrankungen anwenden. Dazu zählen:
- Eigenübungen
Natürlich sollte der Behandlungsplan individuell auf die Bedürfnisse des Patienten zugeschnitten sein! Einen guten Physiotherapeuten erkennst Du daran, dass er sich Zeit für ein ausführliches Anamnesegespräch nimmt, in dem er sich nach dem Verlauf der Krankheit, bisherigen Behandlungen und aktuellen Symptomen erkundigt, um Deine Bedürfnisse optimal zu analysieren.
Du hast weitere Fragen?
Gerne stehen wir dir für weitere Fragen zum Thema CMD zur Verfügung.
Präventionskurs §20 “gesunder Rücken“
Was ist der Präventionskurs §20 “gesunder Rücken“ ?
Der Präventionskurs “Gesunder Rücken” bei den Beweglichmachern ist durch die Zentrale Prüfstelle Prävention (ZPP) nach § 20 SGB V geprüft und mit dem “Prüfsiegel Deutscher Standard Prävention” zertifiziert und somit bezuschussungsfähig.
Mit dem Präventionskurs “Gesunder Rücken” helfen wir dir in unseren Praxen für Physiotherapie in Köln und Hürth mit gezieltem Training, deine Rückenmuskulatur aufzubauen. Das gezielte Training von Kraft, Koordination, Beweglichkeit und Ausdauer stärkt deinen Rücken und verbessert das Wohlbefinden. Du beugst somit Rückenbeschwerden vor oder linderst bestehende Rückschmerzen erfolgreich.
Die Übungen werden frei und teils an Geräten mit unseren Physiotherapeuten ausgeführt.
Zusätzlich geben wir dir Hintergrund- und Effektwissen mit und befähigen dich zum eigenständigen Training zu Hause nach erfolgreich absolviertem Kurs.

Wo kann ich mich behandeln lassen?
Unsere modernen Physiotherapiepraxen bieten innovative “Präventionskurs §20 “gesunder Rücken“” an verschiedenen Standorten an. Unser qualifiziertes Team fördert Ihre Gesundheit durch empathische Fachbetreuung. Erleben Sie, wie Präventionskurs §20 “gesunder Rücken“ Ihre Beweglichkeit steigert und Ihr Wohlbefinden verbessert – für eine nachhaltige Erhöhung Ihrer Lebensqualität. Diese Leistung bieten wir an den folgenden Standorten an: Köln Innenstadt, Frechen, Hürth, Köln Weiden.
Die meisten Krankenkassen übernehmen die Kosten
In der Regel fördern gesetzliche Krankenversicherungen und Ersatzkassen die Teilnahme an zertifizierten Präventionskursen. Am besten fragst du bei deiner Krankenkasse nach oder suchst die Homepage der Krankenkasse auf. Dort findest du sicherlich Informationen über die Höhe der Bezuschussung. Falls nicht alle Kosten übernommen werden, trägst du einen Eigenanteil der Kursgebühren. Die Bezuschussung ist im Sozialgesetzbuch SGB geregelt. Häufig übernehmen Krankenkassen auch die kompletten Kosten. Das Gute ist aber: Alle Krankenkassen beteiligen sich an unseren zertifizierten Präventionskursen.
Wie funktioniert die Bezuschussung?
Die Teilnahme und die Bezuschussung sind einfach geregelt. Alle notwendigen Unterlagen erhältst du bei uns in der Praxis für Physiotherapie in Köln & Hürth.
Du entscheidest dich am Präventionskurs “Gesunder Rücken“ bei uns in Köln teilzunehmen.
Die Kursgebühren bezahlst du direkt bei uns.
Nach Teilnahme erhältst du ein Zertifikat / Teilnahmebescheinigung über den Abschluss des Präventionskurses “Gesunder Rücken”.
Diese Unterlagen kannst du bei deiner Krankenkasse einreichen. Deine Krankenkasse überweist dir die Bezuschussung auf dein Konto zurück.
Bis zu 100% Kostenübernahme durch die Krankenkasse!
Wie oft kann ich einen Kurs machen?
In der Regel kannst du als Versicherter an ein bis zwei Kursen in unserer Praxis für Physiotherapie in Köln pro Jahr teilnehmen.
Wie lange dauert der Kurs?
Jeder Kursreihe umfasst 8 Kurseinheiten á 60 Minuten. In der Regel nehmen 6 bis 10 Teilnehmer an unseren Kurs teil.
Was muss ich zum ersten Kurs mitbringen?
Sei gut gelaunt und freue dich auf spannende Übungen. Folgende Dinge solltest du zusätzlich mitbringen, damit du gut in den Kurs starten kannst:
- Sportlich bequeme Kleidung
- Etwas zu trinken
- Handtuch
Was kostet mich der Kurs?
Der Präventionskurs “Gesunder Rücken” kostet bei uns 120€ für 8 Kurseinheiten á 60 Minuten. Wie oben bereits geschrieben werden circa 75 bis 100% der Kosten, je nach Krankenkasse, übernommen.
Wann findet der nächste Kurs statt?
Rufe uns hierfür am besten an. Wir können dir die nächsten Termine telefonisch durchgeben oder per Mail zuschicken.
Rückenschmerzen behandeln
Zusätzlich zu dem Präventionskurs “Gesunder Rücken” bieten wir natürlich auch noch andere physiotherapeutische Behandlungen an, um Rückenschmerzen erfolgreich zu lindern. In unseren Praxen für Physiotherapie in Köln und Hürth bieten wir unter anderem folgende Leistungen an:
Du hast weitere Fragen?
Gerne stehen wir dir für weitere Fragen zum Thema Präventionskurs §20 “gesunder Rücken“ zur Verfügung.
Medizinisches Gesundheitstraining
Was ist medizinisches Gesundheitstraining?
Der Begriff „medizinisches Gesundheitstraining“ steht, in Abgrenzung zu dem Training im herkömmlichen Fitnessstudio, für ein gesundheitsorientiertes und medizinisch therapeutisch betreutes Training.
Heutzutage leiden immer mehr Menschen unter muskulären Defiziten. Diese haben ihren Ursprung meist in mangelnder Bewegung, Stress im Alltag und belastenden Arbeitsbedingungen. Insbesondere Menschen, deren berufliche Tätigkeit im Sitzen stattfinden, erleiden hohe Ausdauerbelastungen des Rückens und im Schulter-Nacken-Bereich, welche zu Rückenschmerzen führen. Durch das gezielte Training wird präventiv gegen diese Ausdauerbelastung gearbeitet und Haltungsdefizite ausgeglichen.

Wo kann ich mich behandeln lassen?
Unsere modernen Physiotherapiepraxen bieten innovative “Medizinisches Gesundheitstraining” an verschiedenen Standorten an. Unser qualifiziertes Team fördert Ihre Gesundheit durch empathische Fachbetreuung. Erleben Sie, wie Medizinisches Gesundheitstraining Ihre Beweglichkeit steigert und Ihr Wohlbefinden verbessert – für eine nachhaltige Erhöhung Ihrer Lebensqualität. Diese Leistung bieten wir an den folgenden Standorten an: Köln Innenstadt, Frechen, Hürth, Köln Weiden.
Deine Gesundheit steht an erster Stelle
Das medizinische Gesundheitstraining möchte, im Gegensatz zum herkömmlichen Fitnesstraining, keine Vergrößerung der Muskelmasse erreichen, sondern zielt
ausschließlich auf die Erhaltung oder Wiederherstellung des Gesundheitszustandes und das Wohlbefinden des Trainierenden ab. Dieser soll sich durch das Training fitter, entspannter und ausgeglichener fühlen. Das Training erfolgt also mit System und unter fachkundiger Betreuung, die Leistung ist sekundär.
Unter „medizinisches Gesundheitstraining“ fallen Kraft- und Ausdauertraining ebenso wie sensomotorisches und funktionelles Training mit Eigengewicht oder stationären Trainingsgeräten und präventivmedizinisch ausgerichteten Kurskonzepten. Einen besonders hohen Stellenwert nimmt beim medizinischen Gesundheitstraining das Gerätetraining ein.
Kompetenz macht den Unterschied
Der größte Unterschied zum konventionellen oder klassischen Fitnesstraining liegt in der Kompetenz des betreuenden Personals. Beim medizinischen Gesundheitstraining sollten nur qualifizierte Fachkräfte aus dem medizinisch-therapeutischen Bereich eingesetzt werden, so etwa Physiotherapeuten, Sportwissenschaftler oder Sporttherapeuten. Der Betreuende muss nicht nur Trainingsexperte sein, sondern auch ein fundiertes Wissen über Krankheitsbilder und deren Vorbeugung und Behandlung besitzen.
In unseren Praxen in Köln, Hürth & Frechen führen ausschließlich ausgebildete Physiotherapeut*innen das medizinische Gesundheitstraining durch.
Diese sind in der Lage, präventive und rehabilitative Trainingskonzepte zu entwickeln, die konkret auf die Bedürfnisse eines jeden Patienten abgestimmt sind. Sie bilden sich stetig weiter und sind dadurch in der Lage, individuell und ganzheitlich zu betreuen.
Warum ist Gerätetraining sinnvoll?
Das Training an Geräten hat im Vergleich zu anderen Trainingsformen einige Vorteile, die vor allem denjenigen zugutekommen, die bisher wenig oder gar keiner sportlichen Betätigung nachgekommen sind. Die durchzuführenden Bewegungen lassen sich sehr exakt vorgeben, sodass auch Trainierende mit eingeschränkter Mobilität oder Koordination nicht Gefahr laufen, sich durch falsche Bewegungen zu verletzten.
Weiterhin kann die Trainingsbelastung beim Gerätetraining sehr individuell gestaltet werden. Dies gilt nicht nur im Hinblick auf die Gewichte, sondern ebenso auch auf Wiederholungsanzahl und Pausen. So kann jeder Trainierende entsprechend seiner Möglichkeiten und Trainingsziele ganz individuell gefördert werden.

So funktioniert medizinisches Gesundheitstraining bei uns:
1. Anamnese
Wenn Du das erste Mal da bist, wird zunächst eine ausführliche Eingangsanamnese durchgeführt. Daraus entwickelt Dein Physiotherapeut mit Dir gemeinsam Ziele, die durch das Training erreicht werden sollen.
2. Trainingsplan
Erst nach der Anamnese erstellt Dein Therapeut anhand der Ergebnisse einen individuellen Trainingsplan, der Deine persönliche Ausgangslage, mögliche Schmerzpunkte sowie Deine Vorstellungen und Ziele berücksichtigt.
3. Kontrolle
In vorher festgelegten Abständen werden Kontrolluntersuchungen durchgeführt, um den Trainingsfortschritt zu dokumentieren und den Trainingsplan, wenn nötig, anpassen zu können.
Du hast weitere Fragen?
Gerne stehen wir dir für weitere Fragen zum Thema Medizinisches Gesundheitstraining zur Verfügung.
Wärmetherapie
Wärmetherapie gegen Schmerzen
Die Wärmetherapie ist eine Behandlungsmöglichkeit aus der Thermotherapie. Sie wird als Teil der Physiotherapie zur Behandlung bei Schmerzen sowie nicht-entzündlichen Erkrankungen angewendet.
Wir bieten Wärmetherapie in unseren Praxen für Physiotherapie in Köln, Hürth und Frechen in verschiedenen Kombinationsmöglichkeiten an. Daher können wir mit der Wärmetherapie unterschiedliche Ziele erreichen. Die unterschiedlichen Methoden der Wärme fördern demnach auch unterschiedliche Heilungsprozesse. Die Wärme dringt tief die betroffene Muskulatur und Gewebe ein und dient infolgedessen der Lockerung der Muskulatur. Als Gegenstück zur Wärmetherapie bieten wir auch die Kältetherapie an, mit der wir erfolgreich Sportverletzungen behandeln.
Was bringt die Wärmetherapie?
Die Wärme wirkt entspannend auf die Muskulatur und kann so vorhandene Schmerzen lindern. Dabei ist es wichtig zu unterscheiden, dass dabei die Schmerzen eine Folge aus Verspannungen im muskulären Bereich kommen müssen, um diese zu lindern.
Durch die Wärmetherapie wird im Körper der Stoffwechsel angeregt. Die Wärme sorgt ebenso für eine erweitern der Gefäße in der Muskulatur, wodurch die Durchblutung in entsprechenden Gewebe gefördert wird. Daraus folgt das Ziel der Wärmetherapie, dass das Gewebe besser mit Nährstoffen versorgt wird, wodurch Giftstoffe aus dem Körper besser abtransportiert werden können.

Wo kann ich mich behandeln lassen?
Unsere modernen Physiotherapiepraxen bieten innovative “Wärmetherapie” an verschiedenen Standorten an. Unser qualifiziertes Team fördert Ihre Gesundheit durch empathische Fachbetreuung. Erleben Sie, wie Wärmetherapie Ihre Beweglichkeit steigert und Ihr Wohlbefinden verbessert – für eine nachhaltige Erhöhung Ihrer Lebensqualität. Diese Leistung bieten wir an den folgenden Standorten an: Köln Innenstadt, Köln Weiden, Hürth, Frechen.
Fango und Moorpackungen als Wärmeträger
In unseren Praxen für Physiotherapie in Köln, Hürth & Frechen bieten wir Fango-Wärmepackungen an. Diese werden meist nach der Behandlung – wie beispielsweise nach der Klassischen Massage, der Stoßwellentherapie oder der Manuellen Therapie – auf die behandelten Muskelpartien aufgelegt. Unsere Fango-Wärmepackungen werden auf bis zu 50°C erwärmt. Die Dauer dieser Wärmetherapie liegt bei ca. 20 Minuten. Je nach Behandlungsgebiet kann die Behandlung auch bis zu 40 Minuten dauern.
Infrarotstrahlen als Wärmeträger
In unseren Praxen für Physiotherapie in Köln, Hürth & Frechen bieten wir neben den Fango und Moorpackungen auch die Infrarotstrahlen zur Wärmebehandlung. Für die Behandlung benutzen wir eine Infrarotlampe, die wir gezielt auf die behandelten Muskelpartien anwenden.
Das Rotlicht wirkt ähnlich wie Sonnenlicht und entspannt die Muskulatur. Daraus resultiert eine Steigerung des persönlichen Wohlbefindens. Ähnlich wie bei den Fango und Moorpackungen werden durch die Infrarotbestrahlung die Muskulatur gelockert, die Gefäße erweitert und folglich Schmerzen gelindert.
Du hast weitere Fragen?
Gerne stehen wir dir für weitere Fragen zum Thema Wärmetherapie zur Verfügung.
Ultraschalltherapie
Was ist die Ultraschalltherapie?
Die Ultraschalltherapie zählt zum Teilbereich der Elektrotherapie. Sie ist ein medizinisches Verfahren zur Schmerzlinderung und Unterstützung von Selbstheilungsprozessen. Ultraschall kommt vor allem bei Myalgien, Narben- bzw. Gewebsverklebungen und Frakturen (Knochenbrüchen) zum Einsatz.
Das Ultraschallgerät kann nicht nur als therapeutische Maßnahme verwendet werden, sondern auch als Diagnosehilfsmittel. Wir in unseren Praxen in Köln, Hürth und Frechen nutzen die Ultraschalltherapie als rein therapeutische Maßnahme.

Wo kann ich mich behandeln lassen?
Unsere modernen Physiotherapiepraxen bieten innovative “Ultraschalltherapie” an verschiedenen Standorten an. Unser qualifiziertes Team fördert Ihre Gesundheit durch empathische Fachbetreuung. Erleben Sie, wie Ultraschalltherapie Ihre Beweglichkeit steigert und Ihr Wohlbefinden verbessert – für eine nachhaltige Erhöhung Ihrer Lebensqualität. Diese Leistung bieten wir an den folgenden Standorten an: Hürth, Köln Innenstadt, Köln Weiden, Frechen.
Was passiert bei der Ultraschalltherapie?
Bei der Ultraschalltherapie fährt der Therapeut mit einem Schallkopf über das zu behandelnde Gewebe. Um die Weiterleitung der Schallwellen zu verstärken, wird zwischen Schallkopf und Gewebe ein Kontaktgel aufgetragen.
Der Schallkopf gibt dabei Schallwellen mit Frequenzen zwischen 1-4MHz an das Gewebe weiter. Diese Schallwellen werden entweder kontinuierlich oder pulsweise vom Gerät abgegeben. Die Schallwellen dringen dabei bis zu fünf Zentimeter tief in das Gewebe ein. Dabei wirken sie vor allem dort, wo Sehnen und Knochen aufeinandertreffen. Knochen reflektieren dabei die Schallwellen 10 Mal stärker als das umliegende Gewebe.
Die abgesonderten Schallwellen des Schallkopfes sorgen im Gewebe für verschiedene Druckwechsel. Bei der Umwandlung dieser Druckwechsel entsteht Reibungsenergie, wodurch vor allem eine thermische Wirkung erzielt wird. Bei der Umwandlung entsteht somit unter anderem Wärme. Der Grad der Erwärmung ist dabei abhängig von dem eingestellten Schallwiderstand des Ultraschallgerätes und kann somit kontinuierlich reguliert und angepasst werden. Neben der thermischen Wirkung kommt es bei der Ultraschallbehandlung ebenso zu einer Mikromassage, die durch die Schwingungen der Schallwellen hervorgerufen wird. Bei der Mikromassage können unter anderem die Durchblutung gefördert als auch Verklebungen in der Muskulatur gelöst werden.
Wir kombinieren diese Therapie mit anderen Therapiemaßnahmen, die wir in unserer Praxis für Physiotherapie anwenden. Um deinen Heilungsprozess ideal zu beschleunigen, bieten sich hierfür unter anderem die klassische Massage, manuelle Therapie, Wärmetherapie oder auch die Krankengymnastik an.
Wann wird die Ultraschalltherapie genutzt?
Die Ultraschalltherapie unterstützt die körpereigenen Selbstheilungsprozesse und wirkt schmerzlindernd, antientzündlich, durchblutungsfördernd und muskelentspannend. Die Behandlung kann als Dauerschall sowie als Impulsschall erfolgen. Eine Behandlungsserie beinhaltet ca. 6-12 Sitzungen (2-3x/Woche) von 2-15 Minuten.
In unseren Praxen für Physiotherapie in Köln, Hürth und Frechen nutzen wir die Ultraschalltherapie für die folgenden Behandlungsfelder:
- Schmerzen
- Sehnenentzündungen
- Akute Sportverletzungen wie Verstauchungen, Muskelzerrungen, Prellungen, Hämatome oder auch Schwellungen
- Schmerzhafte oder verklebte Narben
- Durchblutungsstörungen
- Stoffwechselstörungen
- Muskelverspannungen
- Frakturen
- Nervenreizung und -entzündung

Du hast weitere Fragen?
Gerne stehen wir dir für weitere Fragen zum Thema Ultraschalltherapie zur Verfügung.
Stoßwellentherapie
Was ist die Stoßwellentherapie?
Bei der Stoßwellentherapie werden elektromagnetische Stoßwellen mithilfe eines Stoßwellengerätes erzeugt. Anders gesagt, die mechanischen, akustischen Druckimpulse werden über eine Schallsonde erzeugt und auf die behandelnde Körperstelle gerichtet. Das heißt, dass sich die Druckimpulse durch einen schnellen Druckanstieg und einer kurzen Impulsdauer charakterisieren. Infolgedessen können die Wellen die Haut, Muskeln und Fettgewebe durchdringen. Die Energie der Stoßwellen wird erst freigesetzt, wenn diese auf einen festen Widerstand treffen. Dabei werden bei der Freisetzung der Energie zum Beispiel Verkalkungen zertrümmert.
Bei der Stoßwellentherapie werden außerdem radiale Wellen freigesetzt. Radial bedeutet, dass sich diese Impuls-Stoßwellen dann von der Kontaktstelle aus in alle Richtungen verteilen, wodurch das gesamte gewünschte Behandlungsgebiet erreicht werden kann. Diese radialen Wellen sind energieärmer und breiten sich flächiger aus. Somit stimulieren sie das Gewebe und fördern die Durchblutung sowie den Zellstoffwechsel. Radiale Wellen lindern folglich Schmerzen und unterstützen den Heilungsprozess.
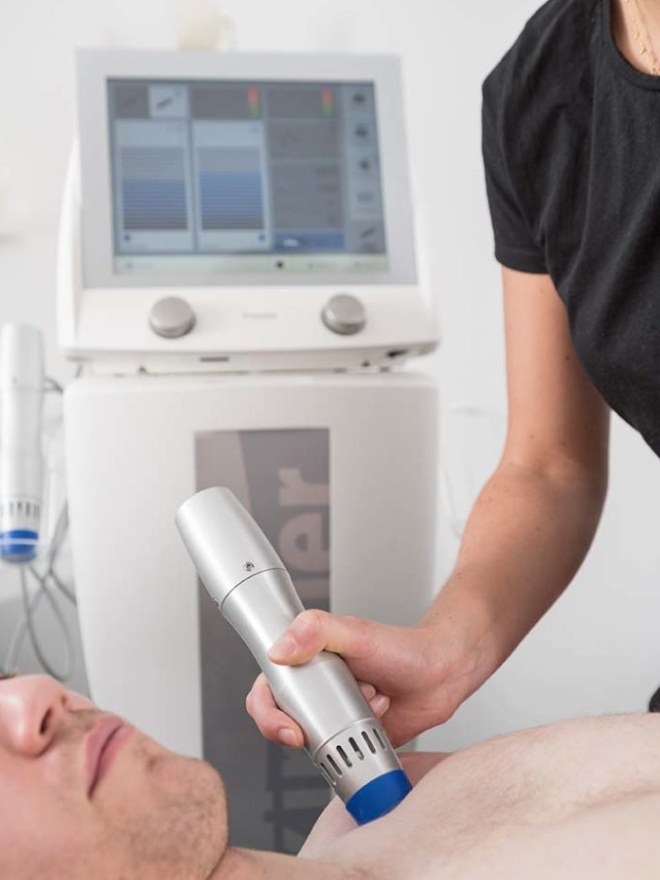
Wo kann ich mich behandeln lassen?
Unsere modernen Physiotherapiepraxen bieten innovative “Stoßwellentherapie” an verschiedenen Standorten an. Unser qualifiziertes Team fördert Ihre Gesundheit durch empathische Fachbetreuung. Erleben Sie, wie Stoßwellentherapie Ihre Beweglichkeit steigert und Ihr Wohlbefinden verbessert – für eine nachhaltige Erhöhung Ihrer Lebensqualität. Diese Leistung bieten wir an den folgenden Standorten an: Köln Innenstadt, Hürth, Frechen, Köln Weiden.
Wo kann ich mich behandeln lassen?
Unsere modernen Physiotherapiepraxen bieten innovative “Stoßwellentherapie” an verschiedenen Standorten an. Unser qualifiziertes Team fördert Ihre Gesundheit durch empathische Fachbetreuung. Erleben Sie, wie Stoßwellentherapie Ihre Beweglichkeit steigert und Ihr Wohlbefinden verbessert – für eine nachhaltige Erhöhung Ihrer Lebensqualität. Diese Leistung bieten wir an den folgenden Standorten an: Köln Innenstadt, Hürth, Frechen, Köln Weiden.
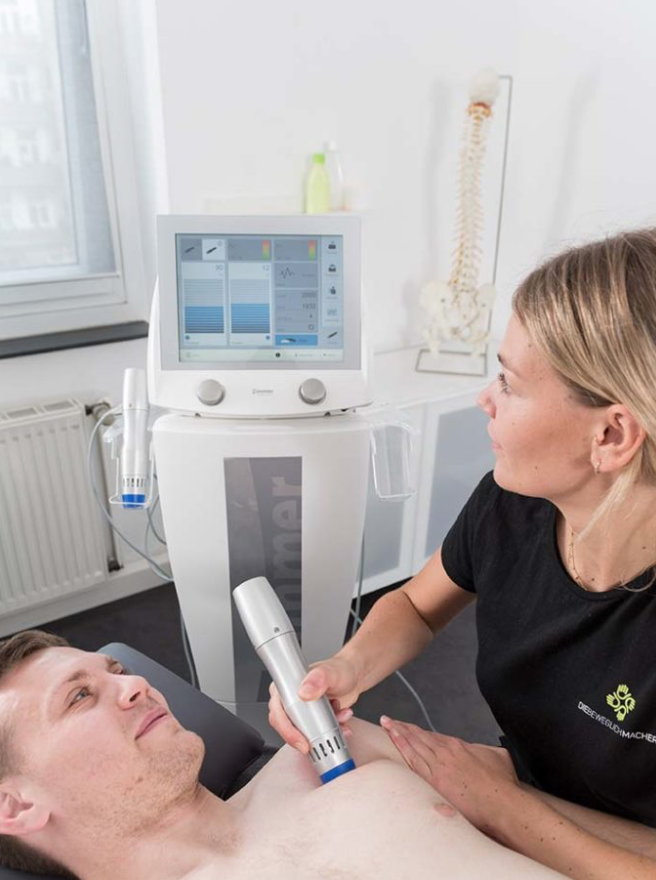
Bei welchen Beschwerden kann die radialen Stoßwellentherapie angewendet werden?
Mit der Stoßwellentherapie und ihren positiven Wirkungen auf das Gewebe, können wir in unseren Praxen in Hürth, Köln & Frechen folglich viele Beschwerden mindern und folgende Krankheitsbilder effektiv behandeln:
- Muskuläre Verspannungen
- Tennis- und Golferellenbogen (Epicondylitis radialis/ulnaris)
- Chronische Schultersehnenbeschwerden mit und ohne Verkalkungen (Impingement-Syndrom, Tendinitis calcanea)
- Fersensporn
- Patellaspitzensyndrom
- Tibiakantensyndrom
- Chronische Achillessehnenbeschwerden (Achillodynie)
- Schmerzhafte Sehnenentzündungen am Hüftkamm (Bursitis trochanterica)
- Chronische Schmerzen im Rücken-, Schulter- und Nackenbereich (Myofasziale Schmerzsyndrome)
- Nicht-heilende Knochenbrüche
Du hast weitere Fragen?
Gerne stehen wir dir für weitere Fragen zum Thema Stoßwellentherapie zur Verfügung.
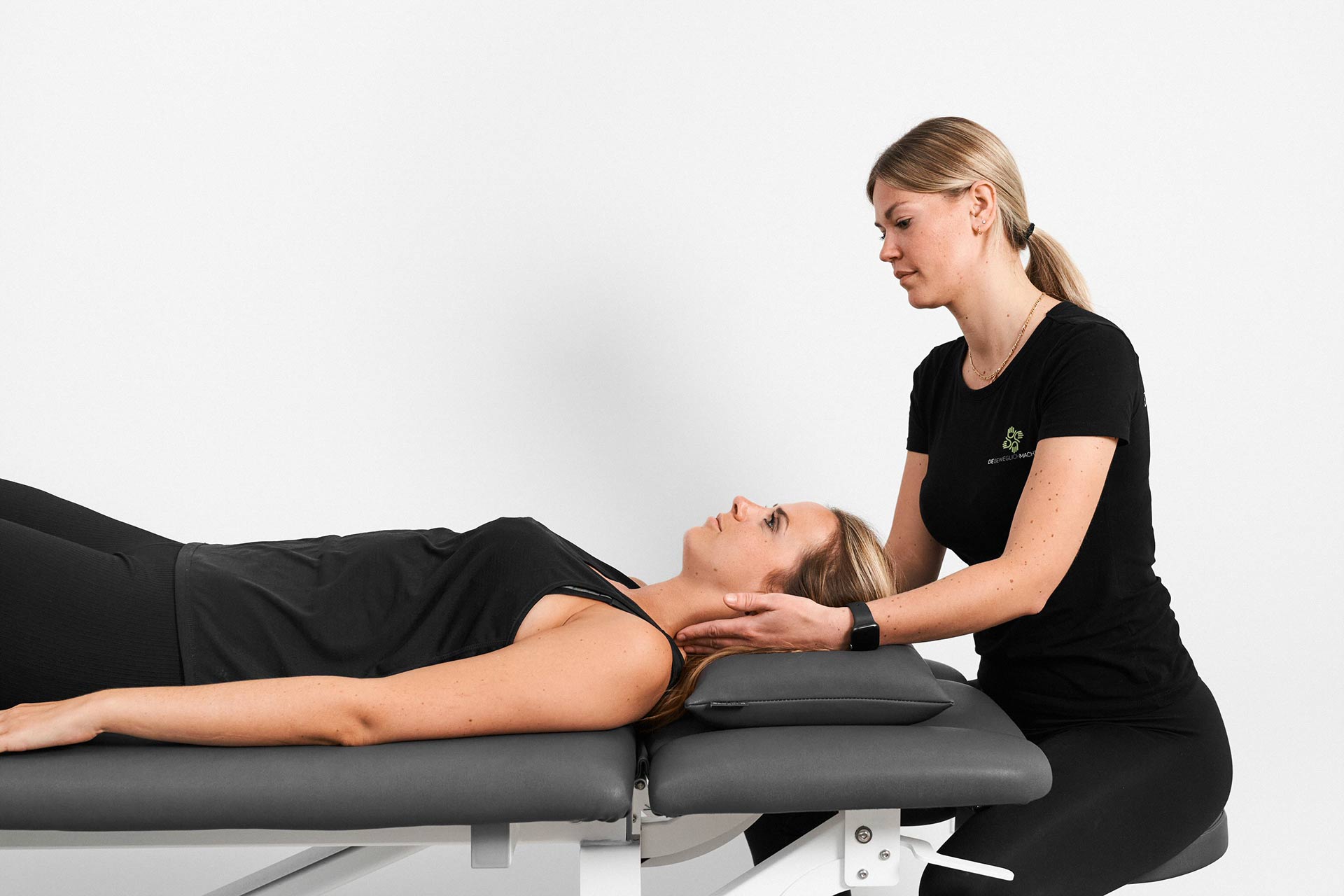
Klassische Massagetherapie
Was ist die klassische Massagetherapie?
Die “Klassische Massagetherapie” (KMT) wenden wir in unserer Praxis in Köln und Hürth erfolgreich bei Verspannungen und Schmerzen des Bewegungsapparates an. Dabei ist sie durch bestimmte Griff- und Drucktechniken gekennzeichnet. Bei Bedarf wird Massage zudem mit Wärmetherapie, Elektrotherapie, Rotlicht oder Fango und Moorpackungen kombiniert, um so die stoffwechselanregende Wirkung zu steigern.
Was ist das Ziel der klassischen Massage?
Ziel der klassischen Massagetherapie ist die Verbesserung bzw. Steigerung der Durchblutung der zu behandelnden Muskulatur. Einerseits wird die Sauerstoffzufuhr innerhalb der Muskulatur erhöht und andererseits werden Schmerzen im Gewebe gelindert. Infolgedessen wird der Stoffwechsel angeregt und die Muskulatur gedehnt, gelockert und entspannt.
Wo kann ich mich behandeln lassen?
Unsere modernen Physiotherapiepraxen bieten innovative “Klassische Massagetherapie” an verschiedenen Standorten an. Unser qualifiziertes Team fördert Ihre Gesundheit durch empathische Fachbetreuung. Erleben Sie, wie Klassische Massagetherapie Ihre Beweglichkeit steigert und Ihr Wohlbefinden verbessert – für eine nachhaltige Erhöhung Ihrer Lebensqualität. Diese Leistung bieten wir an den folgenden Standorten an: Köln Innenstadt, Frechen, Hürth, Köln Weiden.
Die klassische Massage als Vorbereitung weiterer Maßnahmen
In unseren Praxen für Physiotherapie in Köln, Hürth & Königsdorf dauert die durchschnittliche Behandlungszeit einer klassischen Massagetherapie ca. 20 Minuten. Unsere Physiotherapeuten bereiten die Muskulatur mit der Massage somit optimal auf weitere physiotherapeutische Maßnahmen vor.
Einsatzmöglichkeiten der klassischen Massagetherapie
Die klassische Massagetherapie findet viele Einsatzmöglichkeiten mit entsprechenden Zielsetzungen. Zum einen kann die klassische Massage als passive Erwärmung angewendet werden. Dabei ist hier zu beachten, dass keine tiefenwirksamen manuellen Grifftechniken angewendet werden dürfen, da diese unter anderem zu Ermüdung im Muskel führen können.
Zum anderen kann die klassische Massage als Erfrischung eingesetzt werden. Diese Behandlungsart kommt besonders in der Sportphysiotherapie vor und wird oft zur Regeneration nach hohen Belastungen, wie zum Beispiel Wettkämpfen genutzt. Auch hier wird durch erweiternde Griffe die klassische Massage zur Entzündung angewendet.
Die letzte Einsatzmöglichkeit der klassischen Massage ist die Rehabilitation, zum Beispiel nach Verletzungen wie Schwellungen, Zerrungen oder Faserrissen. Hier werden gezielte Grifftechniken auf Mikro- bzw. traumatisierten Strukturen angewendet.
Wann wird die klassische Massagetherapie verschrieben?
Ärzte verordnen Massagetherapien bei folgenden Beschwerden:
- schmerzhafte Verspannungen der Muskulatur
- Erkrankungen des Bewegungsapparates
- einseitige Belastung im Beruf
- zur Nachbehandlung von Muskelverletzungen (beispielsweise nach Sportunfällen)
- Hexenschuss
- Bandscheibenvorfall
- Osteochondrose

Du hast weitere Fragen?
Gerne stehen wir dir für weitere Fragen zum Thema Klassische Massagetherapie zur Verfügung.